崅寣埑偵偮偄偰
崅寣埑偲偼
巹偨偪偺寣埑偼丄偪傚偭偲偟偨偙偲乮偐傜偩傪摦偐偡丄姦偝傪姶偠傞側偳乯偱忋徃偟傑偡丅偙偆偟偨堦帪揑側寣埑忋徃偼丄崅寣埑偲偼偄偄傑偣傫丅
崅寣埑偲偼丄埨惷忬懺偱偺寣埑偑枬惈揑偵惓忢抣傛傝傕崅偄忬懺傪偄偄傑偡丅崅寣埑偵側傞偲寣娗偵忢偵晧扴偑偐偐傞偨傔丄寣娗偺撪暻偑彎偮偄偨傝丄廮擃惈偑側偔側偭偰屌偔側偭偨傝偟偰丄摦柆峝壔傪婲偙偟傗偡偔側傝傑偡丅
崅寣埑傪曻抲偟偰偄傞偲
崅寣埑偺忬懺傪曻抲偟偰偄傞偲丄摦柆峝壔傪懀恑偟丄擼懖拞傗怱幘姵丄偁傞偄偼枬惈恡憻昦側偳偺廳戝側昦婥偵偮側偑傝傑偡丅
偲傝傢偗嵟嬤偺尋媶偐傜丄擼懖拞偼抝彈傪栤傢偢崅寣埑偺塭嬁偑戝偒偄偙偲偑柧妋偵側偭偰偄傑偡丅
擼懖拞
擼峓嵡丄擼弌寣丄偔傕枌壓弌寣側偳
崅寣埑偵傛偭偰嵟傕儕僗僋偑崅偔側傞偺偑丄擼懖拞偱偡丅廂弅婜寣埑乮嵟崅寣埑乯偑10mmHg忋徃偡傞偲丄擼懖拞偺儕僗僋偑抝惈偱栺20亾丄彈惈偱栺15亾崅偔側傝傑偡丅
擼懖拞偼柦偑彆偐偭偰傕丄塣摦忈奞傗尵岅忈奞偑巆傝傗偡偔丄挿婜偺儕僴價儕偑昁梫偲側傞偙偲傕彮側偔偁傝傑偣傫丅
怱幘姵
怱嬝峓嵡丄嫹怱徢側偳
崅寣埑偼丄怱幘姵偺儕僗僋傕崅傔傑偡丅摿偵丄抝惈偺応崌偼塭嬁偑戝偒偔丄廂弅婜寣埑偑10mmHg崅偔側傞偲丄怱嬝峓嵡傗嫹怱徢偺婋尟搙偑栺15亾傕憹壛偟傑偡丅
枬惈恡憻昦
寣埑偑崅偄偲恡憻偵傕戝偒側晧扴偑偐偐傝丄寣塼拞偺夁忚側墫暘側偳偺攔煏偑偆傑偔偄偐偢丄偝傜偵寣埑偑忋徃偡傞埆弞娐傪婲偙偟傗偡偔側傝傑偡丅枬惈恡憻昦傪婲偙偡偲丄擼懖拞傗怱嬝峓嵡偵傛傞巰朣棪傕崅偔側傞偙偲偑傢偐偭偰偄傑偡丅
崅寣埑偼帺暘偱尒偮偗傜傟傞
崅寣埑偼丄曻抲偟偰偄傞偲晐偄昦婥偱偡偑丄偦偺堦曽偱帺暘偱尒偮偗傜傟傞昦婥偲傕偄偊傑偡丅捝傒側偳偺徢忬偑側偔偰傕丄寬峃恌抐傗壠掚偱偺寣埑應掕偵傛偭偰丄敪尒偱偒傞偐傜偱偡丅
乽寣埑偑崅傔乿偲傢偐偭偨傜憗傔偵庴恌偟丄帯椕傪昁梫偲偡傞崅寣埑側偺偐丄尨場偼壗偐側偳偵偮偄偰抦傞偙偲偑戝愗偱偡丅
儚儞億僀儞僩傾僪僶僀僗
堦斒偵寣埑偼丄崅楊偵側傞傎偳崅偔側傞孹岦偑偁傝傑偡丅偟偐偟丄擔杮偱偼丄30嵨戙丄40嵨戙偺斾妑揑庒偄悽戙偱傕丄偡偱偵2乣3妱偺恖偑崅寣埑偺忬懺偱偡丅偟偐傕偙偺悽戙偺応崌丄80乣90亾傕偺恖偑帯椕傪庴偗偰偄傑偣傫丅崅寣埑傪挿婜娫曻抲偟偰偄傞偲丄偦傟偩偗寣娗偺彎傒傕恑傒丄偄偒側傝擼懖拞傗怱嬝峓嵡傪婲偙偟偐偹傑偣傫丅庒偄悽戙偼丄怘惗妶偺夵慞側偳惗妶廗姷傪尒捈偡偙偲偱寣埑傪壓偘傗偡偄偺偱丄憗傔偵庴恌偟偰堛巘偺巜摫傪庴偗傞傛偆偵偟傑偟傚偆丅
乮拲乯乽崅寣埑偺婎慴抦幆乿偵巊梡偟偨僨乕僞偼丄乽崅寣埑帯椕僈僀僪儔僀儞2019乿丄乽NIPPON DATA 80乿丄乽NIPPON DATA 90乿乽NIPPON DATA 2010乿丄乽寬峃擔杮21乿丄岤惗楯摥徣尋媶斍僐儂乕僩尋媶側偳偐傜堷梡偟傑偟偨丅
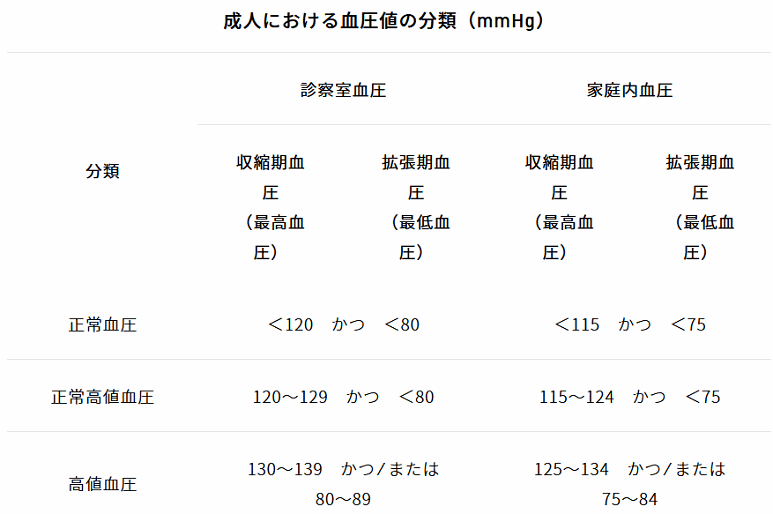
帺暘偺寣埑偑偳偺儗儀儖偐傪抦偭偰偍偒傑偟傚偆丅
 |
 |
仸愒帤晹暘偑堦斒揑偵偄偆崅寣埑 乮擔杮崅寣埑妛夛乽崅寣埑帯椕僈僀僪儔僀儞2019乿傛傝乯
崅寣埑偵傕抜奒偑偁傞
僈僀僪儔僀儞偱偼丄崅寣埑傪嘥搙丒嘦搙丒嘨搙偺3抜奒偵暘偗丄幘昦儕僗僋偲偺寭偹崌偄偱丄偄偮偳偺傛偆偵帯椕偡傞偐傪堛巘偑敾抐偡傞傛偆偵側偭偰偄傑偡丅
惓忢崅抣寣埑偲偄偆偺偼丄乽崅寣埑偺堦曕庤慜偱丄拲堄偑昁梫側儗儀儖乿偲偄偆堄枴偱丄崅寣埑梊旛孯偺抜奒偱偡丅幘昦儕僗僋偑崅偄応崌偼帯椕偺懳徾偲側傝傑偡丅傑偨丄乮屒棫惈乯廂弅婜崅寣埑偲偼丄廂弅婜寣埑偩偗偑摿偵崅偄傕偺偱丄摦柆峝壔偺恑傫偩崅楊幰偵懡偔傒傜傟傑偡丅
寣埑偼掅傔偑偄偄
帺暘偺寣埑偑惓忢抣偺斖埻偩偲丄偮偄埨怱偟偑偪偱偡丅偟偐偟丄幚嵺偵偼丄惓忢崅抣傗崅抣寣埑偺儗儀儖偱傕丄擼懖拞傗怱嬝峓嵡側偳傪婲偙偝側偄傢偗偱偼偁傝傑偣傫丅
昦婥偺敪徢棪偲偺娭學傪傒偰傕丄椺偊偽擼懖拞偺敪徢棪偑傕偭偲傕掅偄偺偼丄僈僀僪儔僀儞偱偄偆偲惓忢寣埑乮廂弅婜寣埑亙120偐偮奼挘婜寣埑亙80乯偺儗儀儖偱偡乮崀埑栻傪暈梡偟偰偄側偄応崌乯丅
偦偺偨傔嵟嬤偼丄乽寣埑偼廂弅婜寣埑亙120丄奼挘婜寣埑亙80傑偱僐儞僩儘乕儖偡傞傎偆偑偄偄乿偲偝傟偰偄傑偡丅
寣埑傪壓偘傞栚昗抣偼丠
乽崅寣埑帯椕僈僀僪儔僀儞乿偱偼丄偙傟傑偱偺偝傑偞傑側尋媶寢壥傪傕偲偵丄擼懖拞傗怱嬝峓嵡側偳偺擼怱寣娗昦傪梊杊偡傞偨傔偺乽崀埑栚昗乮寣埑偑崅偄恖偺寣埑傪偳偙傑偱壓偘傞傋偒偐乯乿偑帵偝傟偰偄傑偡丅
乮拲乯偙偺崀埑栚昗抣偼栚埨偱偁傝丄屄乆偺忬懺傗暪懚幘姵側偳偵傛偭偰堛巘偑敾抐偟偰嵟廔揑偵寛掕偟傑偡丅
崀埑栚昗
| 昦堾偱應掕偟偨寣埑 乮mmHg乯 |
壠掚偱應掕偟偨寣埑 乮mmHg乯 |
|
|---|---|---|
| 75嵨枹枮偺惉恖仸1 擼寣娗忈奞姵幰乮椉懁栩摦柆嫹嶓傗擼庡姴摦柆暵嵡側偟乯 姤摦柆幘姵姵幰 枬惈恡憻昦姵幰乮抈敀擜梲惈乯仸2 摐擜昦姵幰 峈寣愷栻暈梡拞 |
亙 130/80 | 亙 125/75 |
| 75嵨埲忋偺崅楊幰仸3 擼寣娗忈奞姵幰乮椉懁栩摦柆嫹嶓傗擼庡姴摦柆暵嵡偁傝丄傑偨偼枹昡壙乯 枬惈恡憻昦姵幰乮抈敀擜堿惈乯仸2 |
亙 140/90 | 亙 135/85 |
- 仸1崅寣埑枹帯椕偱昦堾偱偺寣埑偑130-139/80-89mmHg偺応崌丄掅丒拞摍儕僗僋姵幰偱偼惗妶廗姷偺廋惓傪奐巒傑偨偼嫮壔偟丄崅儕僗僋姵幰偱偼偍偍傓偹侾僇寧埲忋偺惗妶廗姷廋惓偱崀埑偟側偗傟偽丄崀埑栻帯椕傪娷傔偰丄嵟廔揑偵130/80mmHg枹枮傪栚巜偡丅偡偱偵崀埑栻帯椕拞偱130-139/80-89mmHg偺応崌丄掅丒拞摍儕僗僋姵幰偱偼惗妶廗姷偺廋惓傪嫮壔偟丄崅儕僗僋姵幰偱偼崀埑栻帯椕偺嫮壔傪娷傔偰丄嵟廔揑偵130/80mmHg枹枮傪栚巜偡丅
- 仸2悘帪擜偱0.15g/gCr埲忋傪抈敀擜梲惈偲偡傞丅
- 仸3暪懚幘姵側偳偵傛偭偰堦斒偵崀埑栚昗偑130/80mmHg枹枮偲偝傟傞応崌丄75嵨埲忋偱傕擡梕惈偑偁傟偽屄暿偵敾抐偟偰130/80mmHg傪栚巜偡丅
乮擔杮崅寣埑妛夛乽崅寣埑帯椕僈僀僪儔僀儞2019乿傛傝乯
崅寣埑丒婎慴偺婎慴
廂弅婜寣埑偲奼挘婜寣埑乧乧怱憻偼億儞僾偺傛偆偵廂弅偲奼挘傪孞傝曉偟丄寣塼傪懱撪傊憲偭偰偄傑偡丅怱憻偑廂弅偡傞偲戝検偺寣塼偑憲傝弌偝傟丄寣娗偵戝偒側埑椡偑偐偐傝傑偡丅偙傟偑廂弅婜寣埑偱丄嵟崅寣埑偲傕偄傢傟傑偡丅
斀懳偵怱憻偑奼挘偡傞偲丄怱憻偐傜偺寣塼偑巭傑傝丄寣塼偑枛徑偵棳傟弌偰偄偔偨傔丄寣娗偵偐偐傞埑椡傕掅壓偟傑偡丅偙傟偑奼挘婜寣埑偱丄嵟掅寣埑偲傕偄傢傟傑偡丅
儚儞億僀儞僩傾僪僶僀僗
嬤擭偺偝傑偞傑側挷嵏丒尋媶偐傜丄寣埑偑崅偔側傞傎偳擼懖拞偺儕僗僋傕崅傑傞偙偲偑柧妋偵側偭偰偒偰偄傑偡丅
寣埑偑掅傔偺恖乮廂弅婜寣埑亙120丄奼挘婜寣埑亙80乯偺儕僗僋傪1偲偡傞偲丄崅抣寣埑偺恖乮130?139丄80?89乯偱栺1.7攞丄I搙偺崅寣埑偺恖乮140?159丄90?99乯偱栺3.3攞丄III搙偺崅寣埑偺恖乮亞180丄亞110乯偼栺8.5攞偲丄寣埑悈弨偑崅偔側傞偵偮傟偰儕僗僋傕媫忋徃偟傑偡丅
壠掚寣埑偵傕婎弨偑偁傞

壠掚偱偺寣埑應掕偵偼丄師偺傛偆側儊儕僢僩偲栶妱偑偁傝傑偡丅
- 帪娫傪寛傔偰枅擔摨偠忦審偱丄傑偨埨掕偟偨忬懺偱應掕偱偒傞偺偱丄傛傝惓妋偱徻嵶側寣埑忣曬傪攃埇偡傞偙偲偑偱偒傑偡丅
- 應掕抣傪婰榐偟偰偍偔偙偲偱丄姵幰偝傫帺恎偺寬峃娗棟偺栚埨偲側傝丄傑偨丄堛巘偵偲偭偰偼廳梫側恌抐嵽椏偲側傝傑偡丅
- 昦堾偱偼攃埇偟偵偔偄敀堖崅寣埑傗壖柺崅寣埑傪恌抐偡傞婱廳側忣曬偲側傝傑偡丅
- 暈栻帯椕拞偵偼丄栻偺帩懕帪娫傗岠壥傪昡壙偡傞帒椏偲側傝丄堛巘偺帯椕曽恓偺彆偗偲側傝傑偡丅
偁側偨偼丄偳偺傛偆側曽朄偱寣埑應掕傪偟偰偄傑偡偐丅擔杮崅寣埑妛夛偺僈僀僪儔僀儞偱偼丄師偺傛偆側曽朄偑悇彠偝傟偰偄傑偡丅
1. 應掕偡傞埵抲
忋榬晹乮忋榬僇僼寣埑寁偵傛傞乯丅
怱憻偺崅偝偵嬤偄忋榬晹偱偺應掕抣偑丄嵟傕埨掕偟偰偄傑偡丅
2. 應掕帪偺忦審
挬丗婲彴屻1帪娫埲撪丄攔擜屻丄挬偺暈栻慜丄嵗偭偨巔惃偱1乣2暘娫埨惷偵偟偨屻
斢丗廇彴慜乮堸庰傗擖梺偺屻乯丄嵗偭偨巔惃偱1乣2暘娫埨惷偵偟偨屻
曕偄偨傝丄堸怘偟偨傝偡傞偲寣埑偼忋徃偟傑偡丅寣埑應掕帪偵偼堉巕側偳偵崢妡偗丄懱偺椡傪敳偄偰1乣2暘娫埨惷偵偟偰偐傜應掕偟傑偡丅
堛巘偺巜帵偵傛偭偰偼丄梉怘慜側偳偺應掕傕偁傝傑偡丅傑偨丄帺暘偱寣埑偑忋偑偭偨偐側偲姶偠偨偲偒丄應掕抣偲尨場乮悇掕乯傪婰榐偟偰偍偔偺傕栶棫偪傑偡丅
3. 應掕夞悢
挬斢奺1夞埲忋丅
堛巘偺巜帵偵傛偭偰偼暋悢夞應掕偟丄暯嬒抣傪婰榐偡傞偙偲傕偁傝傑偡丅
4. 偦偺懠
寣埑應掕偼偱偒傞偩偗挿婜娫偵傢偨傝宲懕偟偰偍偙側偄丄枅擔偺應掕抣偼偡傋偰婰榐偟偰偍偒傑偡丅
儚儞億僀儞僩傾僪僶僀僗
崅寣埑偺婎弨偵偼傕偆1偮丄乽24帪娫帺桼峴摦壓寣埑應掕乿偵傛傞傕偺偑偁傝傑偡丅偙傟偼堛巘偺巜摫偵傛偭偰偍偙側傢傟丄帺摦寣埑寁傪恎偵偮偗丄悋柊帪傗巇帠拞傪傆偔傔24帪娫偺寣埑曄摦傪徻嵶偵婰榐偡傞曽朄偱偡丅偙偺応崌偺婎弨偼丄師偺傛偆偵側偭偰偄傑偡丅

偲偔偵拲堄偟偨偄崅寣埑偺僞僀僾
崅寣埑偵偼丄偄傠偄傠側僞僀僾偑偁傝傑偡丅拞偱傕擼懖拞側偳偺儕僗僋偑崅偄偲偝傟傞偺偑丄壖柺崅寣埑偱偡丅
壖柺崅寣埑偲偼
昦堾偱偺寣埑應掕偱偼惓忢抣側偺偵丄壠掚側偳偱應掕偡傞偲崅偄悢抣偵側傞僞僀僾偺崅寣埑偑偁傝傑偡丅崅寣埑偱偁傞偙偲偑傢偐傝偵偔偄偨傔丄乽壖柺崅寣埑乿偲屇偽傟傑偡丅壖柺崅寣埑偼寣埑偑忋徃偟偰偄傞帪娫懷偵傛偭偰丄乽憗挬崅寣埑乿丄乽栭娫崅寣埑乿丄乽拫娫崅寣埑乿偵暘偗傜傟傑偡丅
棟桼偼偄傠偄傠偁傝傑偡偑丄昦堾偱偼捠忢丄擔拞偵寣埑傪應掕偟傑偡丅偦偺偨傔栭娫傗憗挬偵寣埑偑忋偑傞応崌側偳偵偼丄昦堾偱偺應掕寢壥偩偗偱偼攃埇偟偒傟側偄応崌偑偁傞偐傜偱偡丅
壖柺崅寣埑傪尒偮偗傞偵偼丄壠掚偱寣埑傪應掕偡傞偙偲偑栶棫偪傑偡丅傕偟崅寣埑偺儗儀儖偩偭偨応崌偵偼丄應掕抣側偳傪婰榐偟丄庴恌偟偰堛巘偵揱偊傑偟傚偆丅
壖柺崅寣埑偺庡側尨場
壖柺崅寣埑偵偼丄師偺傛偆側偝傑偞傑側尨場偑悇掕偝傟偰偄傑偡丅壛楊偵偲傕側偄摦柆峝壔偑婲偒偰偄傞丄怱憻傗恡憻側偳偵忈奞偑偁傞丄僞僶僐偺検偑懡偄乮昦堾偱偼僞僶僐偑媔偊側偄乯丄擔偛傠嫮偄僗僩儗僗偑偁傞乮昦堾偱偼堛巘偵恌偰傕傜偆埨怱姶偑偁傞乯丄崀埑栻偺岠偒栚偑憗挬偵偼敄傟偰偄傞乮師偺憗挬崅寣埑傪嶲徠偔偩偝偄乯丄傑偨摐擜昦偑埆壔偟偰偄傞働乕僗傕偁傝傑偡丅
拲堄偟偨偄憗挬崅寣埑
巹偨偪偺寣埑偼丄悋柊拞偺怺栭偵嵟傕掅偔側傝丄憗挬偐傜偼妶摦偺弨旛偺偨傔偵彮偟偢偮忋徃偟偼偠傔傑偡丅
偲偙傠偑憗挬偺寣埑偑丄婋尟側儗儀儖偵傑偱忋徃偡傞僞僀僾偺崅寣埑偑偁傝傑偡丅偙傟偑乽憗挬崅寣埑乿偱丄戝暿偡傞偲2偮偺僞僀僾偑偁傝傑偡丅
悋柊拞偺怺栭偵偼寣埑偑掅偔側傞傕偺偺丄憗挬偵媫寖偵寣埑偑忋徃偡傞僞僀僾丅崅楊幰傗寣摐抣丒僐儗僗僥儘乕儖抣偑崅偄恖偵懡偔傒傜傟傑偡丅傑偨丄寉搙偺擼峓嵡傪婲偙偟偰偄傞偙偲傕偁傝丄擼懖拞傪婲偙偡儕僗僋偑崅偄偺偱拲堄偑昁梫偱偡丅
帩懕惈崅寣埑
怺栭偵傕寣埑偑偁傑傝壓偑傜偢丄憗挬偵側傞偲偦偺傑傑帩懕偟偰崅偔側傞僞僀僾丅寣摐抣偑崅偄恖丄恡憻忈奞偑偁傞恖偺傎偐丄戝偄傃偒傪偐偔恖乮悋柊帪柍屇媧徢岓孮乯側偳偵懡偔傒傜傟傑偡丅悋柊拞偵傕怱憻傗寣娗偵晧扴偑偐偐傞偨傔丄怱幘姵傪婲偙偡儕僗僋偑崅偄偺偱婋尟偱偡丅
寣埑偼捠忢丄拫娫傛傝栭娫偺傎偆偑掅偔側傝傑偡丅偟偐偟丄拫娫偺寣埑傛傝栭娫偺寣埑偑崅偄応崌偑偁傝丄偙傟傪栭娫崅寣埑偲偄偄傑偡丅栭娫崅寣埑偼怱寣娗幘姵偺儕僗僋偑崅偔側傞偨傔拲堄偑昁梫偱偡偑丄栭娫偺寣埑偼寁應偟偵偔偄偨傔丄尒摝偝傟偑偪偱偡丅24帪娫寣埑寁傗栭娫寣埑傪寁應偱偒傞婡婍傪巊梡偡傞側偳丄懳墳傪峫偊傑偟傚偆丅
栭娫偺寣埑偑壓偑傜側偄傑傑挬傑偱懕偔応崌偼丄憗挬崅寣埑偲偺嬫暿偑偮偒偵偔偄応崌偑偁傝傑偡丅偟偐偟偳偪傜偵偟偰傕丄寣埑偑惓忢偱側偄偙偲偵娫堘偄偼偁傝傑偣傫偺偱丄應掕抣傪婰榐偡傞側偳偟偰丄愱栧堛傪庴恌偡傞偙偲傪偍姪傔偟傑偡丅
傑偨丄昦堾偱偺寣埑偑惓忢偱傕丄怑応傗壠掚偺僗僩儗僗偵偝傜偝傟偨傝偟偰拫娫偺寣埑偑崅偄応崌傪拫娫崅寣埑乮僗僩儗僗壓崅寣埑乯偲偄偄傑偡丅拞偱傕惛恄揑丒恎懱揑僗僩儗僗偺塭嬁傪偆偗傞怑応偱寣埑偑忋偑傞応崌偑偁傝丄偙傟傪乽怑応崅寣埑乿偲屇傫偱偄傑偡丅怑応崅寣埑偼旍枮偺恖傗丄壠懓偵崅寣埑偺恖偑偄傞応崌偵懡偄偲偄偆偺偑摿挜偱偡丅
儚儞億僀儞僩傾僪僶僀僗
昦堾偱寣埑傪應掕偡傞偲丄側偤偐崅傔偵側傞乧偦傫側宱尡偼偁傝傑偣傫偐丅昦堾偩偲丄嬞挘側偳偐傜寣埑偑崅偔側傞偙偲偑偁傝丄堛巘傗娕岇巘偺僔儞儃儖偱偁傞敀堖偐傜乽敀堖崅寣埑乿偲屇偽傟偰偄傑偡丅
崅楊幰偵懡偔傒傜傟傑偡偑丄敀堖崅寣埑偺孹岦偑嫮偄偲丄擔偛傠偺寣埑偑傢偐傜側偄偨傔丄堛巘偑惓妋側恌抐傪壓偟偵偔偔側傝傑偡丅偙偆偟偨応崌傕丄壠掚偱寣埑傪應掕偟丄偦偺婰榐傪堛巘偵傒偣傞偙偲偱丄敀堖崅寣埑偐偳偆偐偺敾抐偑偱偒傑偡丅
崅寣埑偲儊僞儃儕僢僋僔儞僪儘乕儉
儊僞儃儕僢僋僔儞僪儘乕儉偼丄暊晹旍枮傪儀乕僗偵偟偰丄崅寣埑傗崅寣摐丄帀幙戙幱堎忢側偳偺婋尟場巕偑偄偔偮偐廳側偭偨忬懺偺偙偲偱偡丅
儊僞儃儕僢僋僔儞僪儘乕儉偵側傞偲丄姤摦柆側偳偺摦柆峝壔傪懀恑偟丄怱嬝峓嵡側偳偺怱幘姵傪堷偒婲偙偟傗偡偔側傝傑偡丅
擔杮恖偺応崌丄儊僞儃儕僢僋僔儞僪儘乕儉傪峔惉偡傞婋尟場巕偺偆偪丄嵟傕懡偔傒傜傟傞偑崅寣埑偱偡丅崅寣埑偼丄扨撈偱傕怱幘姵偺儕僗僋傪崅傔傞梫場側偺偱丄椉曽偑廳側偭偰偄傞応崌偵偼旕忢偵拲堄偑昁梫偩偲偄偊傑偡丅
惓忢崅抣偱傕拲堄偑昁梫
寣埑偑崅偄曽偼丄儊僞儃儕僢僋僔儞僪儘乕儉偩偗偱側偔丄枬惈恡憻昦丄怱寣娗昦側偳偺憻婍忈奞傪暪敪偟偰偄傞働乕僗偑彮側偔偁傝傑偣傫丅傑偨丄媔墝偺廗姷丄崅楊丄堚揱側偳偺梫場傪傕偭偰偄傞偙偲傕偁傝傑偡丅
偙偆偟偨崌暪徢傗埆偄惗妶廗姷側偳偺婋尟場巕偑偁傞応崌偵偼丄崅寣埑偺慜抜奒乮崅抣寣埑乯偱傕丄擼懖拞傗怱幘姵偺儕僗僋偑崅偄偲敾抐偝傟傑偡乮壓昞嶲徠乯丅



仸偙偺昞偼1偮偺栚埨偱偁傝丄幚嵺偺恌椕偱偼堛巘偑専嵏傗栤恌偵婎偯偒丄帯椕曽恓傪寛掕偟傑偡丅
傑偨丄傎偐偵傕崅寣埑偺儕僗僋傪崅傔傞梫場傗丄崅寣埑偵娭楢偡傞幘姵偼悢懡偔偁傝傑偡丅
摐擜昦姵幰偺偆偪崅寣埑偺恖偺妱崌偼丄摐擜昦偱側偄恖偺栺2攞偲崅偔側偭偰偄傑偡丅摐擜昦偱寣摐抣偑崅偔側傞偲丄摦柆峝壔偑恑傒丄寣埑偑忋偑偭偰偟傑偆偺偱偡丅傑偨丄崅寣埑偺恖偼摐擜昦偵側傝傗偡偄偺偱拲堄偑昁梫偱偡丅
摦柆峝壔
崅寣埑偺応崌丄怱憻偐傜憲傝弌偝傟傞寣塼偺検偑憹偊傞偙偲偱摦柆偵崅偄埑椡偑偐偐傝懕偗丄寣娗暻偑傇岤偔側偭偨傝寣娗偺撪峯偑嫹偔側偭偨傝峝偔側偭偨傝偟傑偡丅偙偺忬懺傪摦柆峝壔偲偄偄傑偡丅傑偨丄摦柆峝壔偑婲偙偭偰偄傞偲寣棳偑埆偔側傞偨傔丄怱憻偼傛傝嫮偄椡偱寣塼傪憲傝弌偦偆偲偡傞偺偱寣埑偑忋偑偭偰偟傑偄傑偡丅偙偺傛偆偵丄摦柆峝壔偲崅寣埑偼丄昞偲棤偺娭學偲偄偊傞傕偺偱偡丅傑偨丄帀幙堎忢徢偲崅寣埑偑崌暪偟偰偄傞応崌丄摦柆峝壔偺儕僗僋偑憹戝偟偰偟傑偄傑偡丅
恡幘姵
恡憻偵偼榁偼偄暔傗梋暘側墫暘傪攔煏偡傞偨傔偺栄嵶寣娗偑懡悢偁傝傑偡丅偙偺恡憻偵摦柆峝壔偑婲偙傞偲榁偼偄暔傗墫暘偺攔煏偑埆偔側傝丄怱憻偼傕偭偲恡憻偵寣塼傪憽傠偆偲偟偰寣埑偑忋偑偭偰偟傑偄傑偡丅偡傞偲摦柆峝壔偑偝傜偵恑峴偟丄傗偑偰丄恡憻偺婡擻偑掅壓偟偰偟傑偄丄嵟埆偺応崌偼恡晄慡偵側傞儕僗僋傕憹偊偰偟傑偄傑偡丅
悋柊帪柍屇媧徢岓孮
悋柊拞偵屇媧偑壗搙傕掆巭偟偰偟傑偆偲岎姶恄宱偑桪埵偵側偭偰偟傑偆偨傔丄晛捠偼栭娫偵壓偑傞偼偢偺寣埑偑忋偑偭偰偟傑偄傑偡丅悋柊帪柍屇媧徢岓孮偼丄怱晄慡傗擼懖拞丄擼寣娗幘姵偺儕僗僋偲側傞偨傔丄揔愗側帯椕傪偡傞偙偲偑廳梫偱偡丅傑偨丄栭娫崅寣埑傗憗挬崅寣埑偺尨場偺1偮偲偄傢傟偰偄傑偡丅
擔杮恖偵懡偔傒傜傟傞崅寣埑偺僞僀僾
偙傫側僞僀僾偼拲堄傪
擔杮恖偺崅寣埑偵偼丄尨場傗梫場偵偄偔偮偐偺摿挜偑偁傝傑偡丅巚偄摉偨傞傕偺偼偁傝傑偣傫偐丅
怘墫傪懡偔偲傞偲丄側偤寣埑偑忋偑傞偺偱偟傚偆偐丅
怘墫傪偲傞偲丄寣塼拞偺墫暘擹搙偑崅偔側傝傑偡丅偡傞偲擹搙傪挷惍偡傞偨傔偵丄懱撪偺悈暘偑寣塼拞偵廤傑傝傑偡丅偦偺寢壥丄寣塼偺検偑憹偊丄寣埑偑忋徃偡傞偺偱偡丅偝傜偵丄寣塼拞偺墫暘傪憗偔攔煏偡傞偨傔丄怱憻偼恡憻偵傛傝懡偔偺寣塼傪憲傝崬傓偨傔丄寣埑偑忋偑傝傑偡丅
撪憻帀朾宆旍枮
擔杮恖偺抝惈乮斾妑揑庒偄悽戙乯偵懡偔傒傜傟傞偺偑丄撪憻帀朾宆旍枮傪尨場偺1偮偲偡傞崅寣埑偱偡丅
僀儞僗儕儞偼摐傪僄僱儖僊乕偵曄偊傞廳梫側儂儖儌儞偱偡丅撪憻帀朾偑憹偊傞偲丄僀儞僗儕儞偺摥偒偑埆偔側傝傑偡丅偡傞偲偡偄憻偐傜戝検偺僀儞僗儕儞偑暘斿偝傟傞傛偆偵側傝傑偡偑丄僀儞僗儕儞偵偼恡憻偐傜偺墫暘乮僫僩儕僂儉乯偺攔煏傪朩偘傞嶌梡偑偁傝傑偡丅偦偺寢壥丄寣塼拞偺墫暘擹搙偑忋徃偟丄崅寣埑傪傑偹偒傑偡丅
傑偨丄僀儞僗儕儞帺懱偑摦柆峝壔傪懀恑偡傞偙偲傕柧傜偐偵側偭偰偄傑偡丅
崅寣埑偵側傝傗偡偄懱幙
崅寣埑偵側傝傗偡偄懱幙偵偼丄墫暘姶庴惈乮墫暘偺塭嬁傪庴偗傗偡偄乯傗丄僇儖僔僂儉偺挷愡婡擻偑傛偔側偄側偳丄偝傑偞傑側傕偺偑偁傝傑偡丅
椉恊丄慶晝曣丄孼掜巓枀傪傒偰丄崅寣埑偺恖偑偄傞応崌偵偼丄帺暘傕儕僗僋偑崅偄偲峫偊丄寣埑偵婥傪偮偗傞傛偆偵偟傑偟傚偆丅
傑偨懱幙偩偗偱側偔丄壠懓偼惗妶廗姷乮怘帠偺孹岦丄堸庰丒媔墝廗姷側偳乯傕帡偰偄傑偡丅壠懓偵崅寣埑偺恖偑偄傞応崌偵偼丄惗妶廗姷傪尒捈偟偰傒傞偙偲傕戝愗偱偡丅
僗僩儗僗傪庴偗傞偲丄寣埑偑堦帪揑偵忋徃偟傑偡丅偙傟偼僗僩儗僗偵懳峈偡傞偨傔偺杊屼斀墳偺1偮偱丄偄偄堄枴偱偺乽嬞挘忬懺乿偑惗傑傟傑偡丅
偟偐偟丄僗僩儗僗偑挿婜娫偵傢偨偭偰懕偔偲丄僗僩儗僗偵庛偄僞僀僾偺恖偼枬惈揑側崅寣埑忬懺偵側傝傗偡偄孹岦偑傒傜傟傑偡丅擔杮恖偵偼丄憡庤偵崌傢偣傞乽夁忚揔墳宆乿偺僗僩儗僗傪傕偮恖偑懡偔丄偙偺僞僀僾偼帺暘偑僗僩儗僗傪庴偗偰偄傞偙偲偵婥偯偒偵偔偄柺偑偁傝傑偡丅壠掚偱偺寣埑偑崅傔偵側偭偰偄傞応崌偵偼丄僗僩儗僗傕媈偭偰傒偰丄愊嬌揑偵婥暘揮姺乮怴偟偄庯枴傪傕偮丄椃峴傪偡傞丄塮夋傗墘寑傪娪徿偡傞側偳乯傪恾偭偰傒傞偺傕1偮偺曽朄偱偡丅
怘惗妶傪尒捈偡
怘惗妶偺拞偱傕丄傑偢尒捈偟偨偄偺偑墫暘偺愛庢検偱偡丅尭墫偵傛傞崀埑岠壥偵偼屄恖嵎偑偁傝傑偡偑丄悽奅揑偵傒偰傕擔杮恖偼墫暘傪偲傝偡偓偰偄傞孹岦偑偁傞偺偱丄傑偢尭墫傪怱偑偗傞偙偲偑戝愗偱偡丅
擔杮崅寣埑妛夛偺僈僀僪儔僀儞偱偼丄1擔摉偨傝偺墫暘乮怘墫乯愛庢検偺栚昗傪乽6g枹枮乿偲愝掕偟偰偄傑偡偑丄摨帪偵乽傛傝彮側偔偡傞偙偲偑棟憐乿偲傕偟偰偄傑偡丅偙傟偼丄暷崙偱偼偡偱偵棟憐揑側愛庢検傪乽3.8g乿偲偡傞僈僀僪儔僀儞偑帵偝傟偰偄傞偨傔偱偡丅
傑偨丄嵟嬤丄崅寣埑偑媫憹偟偰偄傞拞崙偱偺挷嵏偱丄乽儊僞儃儕僢僋僔儞僪儘乕儉偺恖傎偳墫暘偺塭嬁傪庴偗傗偡偄乿偲偄偆僨乕僞傕傒傜傟傑偡丅崅寣埑偵偔傢偊丄旍枮傗崅寣摐側偳偺徢忬偑偁傞恖偼丄廫暘側拲堄偑昁梫偱偡丅
丂尭墫偺僐僣
- 偟傚偆備傗僜乕僗傛傝恷傗儗儌儞傗儐僘丄偙偟傚偆丄偛傑偱枴晅偗偡傞岺晇傪偡傞丅
- 揤慠偩偟乮崺晍丄僔僀僞働側偳乯傪偟偭偐傝偲傝丄偟傚偆備傗墫傪尭傜偡丅
- 儔乕儊儞傗偦偽丄偆偳傫偺廯偼偱偒傞偩偗巆偡丅
- 庻巌偵偮偗傞偟傚偆備偺検偼彮偟偵偡傞丅
- 敄枴偵彮偟偢偮姷傟傞傛偆偵偡傞丅
丂儈僱儔儖椶傪偟偭偐傝偲傞
墫暘偺攔煏傪彆偗傞惉暘偵丄僇儕僂儉丄儅僌僱僔僂儉丄僇儖僔僂儉側偳偺儈僱儔儖偑偁傝傑偡丅
僇儕僂儉偲儅僌僱僔僂儉傪忋庤偵
僇儕僂儉偼栰嵷傗壥暔丄奀憯椶丄摛椶側偳偵懡偔娷傑傟偰偄傑偡丅拞偱傕栰嵷椶傗奀憯椶偼僇儘儕乕偑掅偔丄儊僞儃儕僢僋僔儞僪儘乕儉偺恖偵傕偄偄偺偱丄偟偭偐傝怘傋傞偙偲偑戝愗偱偡丅
傑偨丄儅僌僱僔僂儉偼丄奀憯傗僫僢僣椶丄摛椶側偳偵娷傑傟偰偄傑偡丅栰嵷僒儔僟偵摛傗僫僢僣傪擖傟傞偺傕偄偄曽朄偱偡丅
偨偩偟丄寣摐抣偑崅偄恖偼壥摐偺懡偄壥暔偼峊偊傔偵丅傑偨恡憻昦偺応崌偵偼丄僇儕僂儉偺偲傝偡偓偱埆壔偡傞偙偲傕偁傞偺偱丄堛巘偵憡択偟偰偔偩偝偄丅
僇儖僔僂儉晄懌偼婋尟
僇儖僔僂儉偺媧廂棪偑崅偄偺偼媿擕傗彫嫑椶偱偡丅擔杮恖偺怘惗妶偱偼丄僇儖僔僂儉偑晄懌偟偑偪側偺偱丄堄幆揑偵偒偪傫偲偲傞偙偲偑戝愗偱偡丅
傑偨丄儅僌僱僔僂儉偼丄僇儖僔僂儉偺媧廂傪彆偗傞偺偱丄僫僢僣椶傗摛椶側偳傕堦弿偵偲傝傑偟傚偆丅
嶲峫偵偟偨偄乽DASH怘乿
乽DASH怘乿偲偄偆偺傪丄暦偄偨偙偲偼偁傝傑偡偐丅傾儊儕僇偱奐敪偝傟偨丄寣埑傪忋偘側偄偨傔偺怘帠乮Dietary Approaches to Stop Hypertension乯偺偙偲偱偡丅
擏椶傗娒枴椶側偳偺崅帀朾丒崅僐儗僗僥儘乕儖怘傪峊偊丄栰嵷傗壥暔丄僫僢僣椶丄摛椶丄嫑椶丄掅帀朾擕惢昳丄崚椶乮慡棻暡偺僷儞乯側偳傪拞怱偲偟偨暋崌怘偑丄寣埑傪壓偘傞岠壥偑偁傞偲偟偰偄傑偡丅
| DASH怘 | 栰嵷丄壥暔丄僫僢僣椶丄摛椶丄嫑椶丄 掅帀朾擕惢昳丄崚椶傪拞怱偲偟偨暋崌怘 |
|---|
傾儊儕僇偺挷嵏偱偼丄晛捠偺怘帠傪偟偨恖偲斾妑偡傞偲丄DASH怘偺恖偼廂弅婜寣埑偑11.4mmHg丄奼挘婜寣埑偑5.5mmHg壓偑偭偨偲偟偰偄傑偡乮僴乕僶乕僪戝妛丄僕儑儞僘儂僾僉儞僗戝妛側偳偵傛傞8廡娫偵媦傇挷嵏乯丅
DASH怘偺摿挜偼丄娙扨偵偄偊偽掅帀朾丒掅僐儗僗僥儘乕儖偱丄僇儕僂儉傗僇儖僔僂儉丄儅僌僱僔僂儉側偳偺儈僱儔儖椶偑懡偄偙偲乮偙傟偼偡偱偵徯夘偟偨乮2乯偲嫟捠偟傑偡乯丅傑偨丄嫑椶傪愊嬌揑偵愛庢偟丄嫑桘偵娷傑傟傞晄朞榓帀朾巁偵傛傞崀埑岠壥傕偲傝擖傟偰偄傑偡丅
寣埑傪壓偘傞摥偒傪偡傞怘昳傪暋崌揑偵偲傞偙偲偱丄憡忔揑側岠壥傪偁偘傞崌棟揑側怘帠偲側偭偰偄傑偡丅傾儊儕僇恖偲擔杮恖偱偼懱幙側偳偵堘偄偼偁傝傑偡偑丄寣埑偵傛偄怘帠偵偼嫟捠偟偨柺偑懡偔偁傞偺偱嶲峫偵偟偰傒傑偟傚偆丅
儚儞億僀儞僩傾僪僶僀僗
怘惗妶慡懱偵偄偊傞偙偲偼丄怘傋偡偓丒堸傒偡偓傪尒捈偟丄旍枮乮撪憻帀朾宆旍枮乯傪夝徚偡傞偙偲偑戝愗偱偡丅尭検偵傛傞岠壥偵偼屄恖嵎偑偁傝傑偡偑丄堦斒揑偵懱廳傪係乣俆kg棊偲偡偲丄寣埑傪掅壓偝偣傞岠壥偑傒傜傟傑偡丅
傑偨丄娫怘傗栭怘乮栭抶偔怘傋傞丄怮傞慜偵怘傋傞乯偺廗姷傕丄旍枮偵偮側偑傝丄寣埑傪忋偘傞寢壥偵側傝偑偪偱偡丅摿偵丄栭娫偼丄巹偨偪偺偐傜偩偼徚旓僄僱儖僊乕偑尭傝丄帀朾傪拁愊偟傗偡偄忬懺偵側傞偺偱拲堄偟傑偟傚偆丅
崅寣埑偲惗妶廗姷
崅寣埑偼揟宆揑側惗妶廗姷昦偱偡丅崅寣埑偺梫場偲側傞塣摦晄懌傗傾儖僐乕儖偺偲傝偡偓側偳傪尒捈偟偰傒傑偟傚偆丅
揔搙偺塣摦偵偼丄崅寣埑傪夵慞偡傞岠壥偑偁傝傑偡丅偝傑偞傑側挷嵏丒尋媶偐傜丄塣摦偵傛偭偰巹偨偪偺懱撪偱偼師偺傛偆側嶌梡偑妶敪偵側傝丄憡忔揑偵寣埑傪壓偘傞岠壥偑傒傜傟傞偙偲偑傢偐偭偰偄傑偡丅
- 岎姶恄宱偺摥偒偑掅壓偟偰寣娗偑奼挘偟丄寣埑偑壓偑傞丅
- 僀儞僗儕儞偺摥偒偑傛偔側傝丄憡懳揑偵暘斿検偑尭傝丄僀儞僗儕儞偺傕偮寣埑忋徃婡擻偑庛傑傞丅
- 棙擜嶌梡偑妶敪偵側傝丄懱塼検偑掅壓偟丄寣埑偑壓偑傞丅
塣摦偺忦審偲栚昗
- 塣摦偺庬椶亖僂僆乕僉儞僌傗傾僋傾僒僀僘乮悈拞塣摦乯丄僒僀僋儕儞僌側偳偺桳巁慺塣摦偑揔偟偰偄傑偡丅
- 塣摦帪娫亖1擔30暘掱搙丂傑偨偼丄1夞10暘掱搙傪悢夞
- 塣摦昿搙亖廡偵3乣4擔乮棟憐偼枅擔乯
- 塣摦偺嫮偝亖寉偔娋偽傓掱搙丄偁傞偄偼寉偔懅偑偼偢傓掱搙
塣摦拞偼彮偟寣埑偑忋徃偟傑偡丅傗傝偡偓偼媡岠壥偵側傞偺偱拲堄偟傑偟傚偆丅
傑偨丄崅寣埑偺帯椕傪庴偗偰偄傞曽偼丄帺屓棳偱偄偒側傝塣摦傪巒傔傞偲婋尟側偺偱丄堛巘偵憡択偟偰偔偩偝偄丅
愡庰傪怱偑偗傞
傾儖僐乕儖偼堦帪揑偵偼寣棳傪傛偔偟丄寣埑傪壓偘傞岠壥傕傒傜傟傑偡丅偟偐偟丄堸傒偡偓傞偲丄斀懳偵寣埑傪忋偘傑偡丅堸傒偡偓偺忬懺偑懕偔偲丄怱幘姵偺儕僗僋偑媫懍偵崅偔側傝傑偡丅
堦斒揑偵寬峃偺栚埨偲側傞揔検偼丄抝惈偱擔杮庰1崌丄價乕儖側傜拞價儞1杮丄從拺側傜敿崌庛偲偝傟偰偄傑偡乮彈惈偼敿暘?3暘偺2掱搙乯丅屄恖嵎偼偁傝傑偡偑丄乽堸庰拞偵榖偑偔偳偔側傞丄柊偔側傞丄懌尦偑傆傜偮偔乿偲偄偭偨忬懺偑傒傜傟偨傜丄堸傒偡偓偩偲巚偄傑偟傚偆丅
媔墝偺儕僗僋傪抦偭偰偍偔
媔墝偺廗姷偑丄崅寣埑偺梫場偐偳偆偐偵偮偄偰偼丄傑偩柧妋偵側偭偰偄傑偣傫丅
偨偩偟僞僶僐傪媔偆偲丄堦帪揑偵寣埑偑忋徃偟傑偡丅傑偨丄摦柆峝壔傪懀恑偟丄怱嬝峓嵡傗擼懖拞偺尨場偲側傞偙偲偑傢偐偭偰偄傑偡丅偝傜偵丄儊僞儃儕僢僋僔儞僪儘乕儉偺廳梫側婋尟場巕偱傕偁傝傑偡丅
偦傟偩偗偵乽寣埑偑崅傔乿偺恖偼丄僞僶僐偺杮悢傪峊偊丄偱偒傟偽嬛墝傪偡傞傎偆偑偄偄偱偟傚偆丅
搤偺寣埑曄摦丒壞偺悈暘晄懌偵拲堄傪
搤偼姦偝偺塭嬁偱寣埑偺曄摦偑戝偒偔丄寣埑偺娗棟偑擄偟偄婫愡偱偡丅摿偵丄婲彴帪傗擖梺帪偵偼丄拲堄偑昁梫偱偡丅
婲彴帪偵晹壆偑姦偄偲丄媫寖偵寣埑偑忋徃偟偑偪偱偡丅彮偟慜偐傜僄傾僐儞偺僞僀儅乕愝掕側偳偱丄晹壆傪抔傔傞傛偆偵偟傑偟傚偆丅
擖梺帪偵偼丄扙堖強傗梺幒偺姦偝偵傛傞寣埑忋徃丄擖梺偵傛傞寣埑掅壓側偳丄曄摦偑戝偒偔側傝偑偪偱偡丅扙堖強偼彫宆偺抔朳婍嬶偱丄梺幒偼擖傞傑偊偵僔儍儚乕傪1?2暘棳偡側偳偺曽朄偱抔傔偰偍偔偲丄寣娗傊偺晧扴偑彮側偔側傝傑偡丅
壞偼丄寣埑偵偼偁傑傝塭嬁偑側偄偲巚傢傟傞偐傕偟傟傑偣傫丅偲偙傠偑擼峓嵡偑嵟傕懡偄偺偼丄幚偼壞側偺偱偡丅偦偺尨場偼悈暘晄懌偵偁傝傑偡
寣埑偑崅傔偱丄摦柆峝壔傪婲偙偟偰偄傞偲丄悈暘晄懌偐傜寣娗偑媗傑傝傗偡偄忬懺偵側傝傗偡偄偺偱丄摿偵丄拲堄偑昁梫偱偡丅壞偵偼堄幆揑偵憗傔偵悈暘傪曗媼偟丄傑偨丄壠掚寣埑偺應掕側偳偱寣埑偺曄摦偵傕拲堄偟傑偟傚偆丅
崅寣埑偲娍曽偵偮偄偰
側偐側偐帺妎徢忬偑偱側偄偨傔丄専恌偱巜揈傪庴偗偰偼偠傔偰丄崅寣埑偱偁傞偙偲傪抦傞恖傕懡偄傛偆偱偡丅
崅寣埑偺帯椕偱偼丄崀埑嵻偵傛傞寣埑僐儞僩儘乕儖偑堦斒揑偱偡偑丄堦惗堸傒懕偗偨偔側偄丄偱偒傞偙偲側傜崀埑嵻側偟偱寣埑傪壓偘偨偄偲偄偆恖傕懡偄偱偡丅
崅寣埑偼丄忢偵寣娗偵晧扴傪偐偗偰偄傞忬懺偱丄寣娗偺撪暻偵彎偑偮偄偨傝丄廮擃惈偑尭偭偰峝偔側偭偰摦柆峝壔傪婲偙偟傗偡偔側傝傑偡丅偝傜偵丄擼懖拞傗怱幘姵丄枬惈恡憻昦側偳偺廳戝側昦婥偵偮側偑傞偍偦偑偁傝傑偡丅
嵟嬤偺尋媶偱丄擼懖拞偼抝彈栤傢偢寣埑偑崅偄傎偳敪徢棪偑崅傑傞偙偲偑暘偐偭偰偄傑偡丅
崅寣埑傪娍曽偱峫偊傞偲丠
娍曽偱偼丄崅寣埑偺尨場偺懡偔偼丄寣峴晄椙偵傛傞寣偺墭傟丄傑偨寣塼傪憲傝弌偡亀怱亁偺幐挷傗怱偲偺塭嬁偺怺偄亀娞亁傗亀恡亁偺婡擻掅壓傗棎傟側偳偵傛傞偲峫偊傑偡丅
傕偪傠傫丄惗妶廗姷偑戝偒偔塭嬁偡傞崅寣埑丅墫暘傗僐儗僗僥儘乕儖偺崅偄怘惗妶傗旍枮丄塣摦晄懌丄媔墝丄僗僩儗僗側偳偺儕僗僋梫場傪尒捈偟丄惗妶廗姷傪夵慞偡傞偙偲偼婎杮偱偡丅偝傜偵娍曽栻偱丄崅寣埑偵側傝偵偔偄懱幙偯偔傝傪偟偰偄偒傑偡丅
崅寣埑丂娍曽偱偼丠丠
崅寣埑偵梡偄傞娍曽偼丄寣棳傪椙偔偡傞丄旍枮傪夵慞偡傞丄帺棩恄宱傪埨掕偝偣傞丄偺傏偣側偳偺擬徢忬傪偲傞丄側偳偺嶌梡偵傛傝寣埑傪惓忢偵偟偰偄偔傕偺偱偡丅寣埑偦偺傕偺傪壓偘傞崀埑嵻偲偼偙偙偑戝偒偔堎側傝傑偡丅
偙偺偨傔丄摨偠崅寣埑偲恌抐偝傟偰傕丄娍曽偱偼屄乆偺懱幙偵傛偭偰栻偺庬椶偑曄傢偭偰偒傑偡丅幚嵺偺娍曽憡択偱懡偄崅寣埑偺僞僀僾偼亀僆寣乮偍偗偮乯亁亀娞壩乮偐傫偐乯亁亀堿嫊乮偄傫偒傚乯亁偱偡丅
嘊 丂壛楊偱偐傜偩偑徚栒偟偨亀堿嫊乮偄傫偒傚乯亁偺崅寣埑
枬惈壔偟偨崅寣埑傗壛楊偲偲傕偵寣埑偑崅偔側偭偰偄傞応崌丄恡堿乮偐傜偩偺弫偄乯偺晄懌乮堿嫊乯偑峫偊傜傟傑偡丅
偐傜偩偵擬偑偙傕傝傗偡偔丄堿梲僶儔儞僗偑曵傟偰寣埑偑晄埨掕偵側偭偰偄傞忬懺偱偡丅庒偄恖偱傕丄擔忢揑偵悋柊晄懌傗夁忚側僗僩儗僗丄懱椡偺徚栒偑懕偄偰偄傞偲丄堿嫊懱幙偵側傝傗偡偔崅寣埑偺尨場偵側傝傑偡丅
崅寣埑偺懠偵丄偐傜偩偺傎偰傝傗妷偒丄怮娋丄傔傑偄丄帹柭傝丄懌崢偺偩傞偝側偳偺徢忬偑弌傗偡偔側傝傑偡丅
堿嫊偵傛傞崅寣埑偵偼丄恡堿傪曗偄丄偙傕偭偨擬傪弫偟側偑傜椻傑偡榋枴抧墿娵丄瀀媏抧墿娵丄郻壩曗恡娵丄擇帄扥側偳偺娍曽栻傪梡偄傑偡丅
椪彴偱偺妶梡娍曽巊偄暘偗僈僀僪


| 搷妀彸婥搾乮偲偆偐偔偠傚偆偒偲偆乯 | 墿楢夝撆搾乮偍偆傟傫偘偳偔偲偆乯 | 戝幠層搾乮偩偄偝偄偙偲偆乯 |
| 杊晽捠惞嶶乮傏偆傆偆偮偆偟傚偆偝傫乯 | 幠層壛棾崪壊鍄搾 乮偝偄偙偐傝傘偆偙偮傏傟偄偲偆乯 |
掁摗嶶乮偪傚偆偲偆偝傫乯 |
| 巐暔搾乮偟傕偮偲偆乯 | 敧枴抧墿娵乮偼偪傒偠偍偆偑傫乯 | 恀晲搾乮偟傫傇偲偆乯 |
